
La salud mental sigue en el furgón de cola de la sanidad. Los profesionales españoles que trabajan en el ámbito de la salud mental comentan que las medidas impuestas por la COVID-19 han sacado a la luz, con mayor fuerza que nunca, la fragilidad de la salud mental.
Algunos datos dan idea de la precariedad, ya que España solamente dedica el 5% del gasto total en sanidad a la salud mental y solo hay 2600 psicólogos clínicos en la sanidad pública. Cifras irrisorias para atender a una población donde se prevé un incremento de trastornos mentales en torno a un 15-20% tras la llegada de las medidas COVID-19. Un informe sobre políticas acerca del COVID-19 y la salud mental, publicado por las Naciones Unidas el pasado mes de mayo, revela que la denominada erróneamente pandemia de COVID-19 ha puesto de manifiesto “la necesidad de aumentar urgentemente la inversión en servicios de salud mental si el mundo no se quiere arriesgar a que se produzca un aumento drástico de los trastornos psíquicos”.
Las medidas impuestas por la COVID-19 han provocado importantísimas consecuencias en los ámbitos social y económico, tanto a nivel mundial como local. La situación actual, de aislamiento, disminución de los contactos sociales, cambios de hábitos, problemas laborales… empieza a pasar factura a la salud mental de la población.
Por otro lado, debido a la patología psiquiátrica de base, muchos pacientes experimentan soledad y aislamiento, aunado a la restricción del acceso a los sitios habituales de terapia o al personal de apoyo que los atiende, lo que seguramente está causando una mayor descompensación en las patologías existentes. Aunque muchos de estos servicios no son considerados esenciales, para este tipo de pacientes la ayuda asistencial es fundamental para su higiene personal, sus patrones de alimentación o la toma de medicamentos. Además, se deben tomar en cuenta los graves problemas económicos de la población psiquiátrica, en la que es habitual que haya altas tasas de desempleo.
El aumento del consumo del alcohol y drogas es otra área de preocupación importante en el campo de la salud mental. Hay diferentes reportes que han señalado que esto ha ocurrido debido a la situación del confinamiento y el estrés por la pandemia.
Quizás ningún grupo de personas con enfermedades mentales se ve tan directamente afectado por las medidas COVID-19 como aquellas que viven con el trastorno obsesivo compulsivo (TOC). Paradójicamente, son «expertos por experiencia» en el intento de evitar peligros mediante la actuación con comportamientos compulsivos. En particular, el aumento de la ansiedad por el virus está alimentando los temores obsesivos existentes de contaminación en algunas personas con TOC y desencadenando aún más acciones compulsivas dañinas.
Los efectos globales en la economía secundarios a las medidas coercitivas impuestas son incalculables. La inestabilidad del empleo, la reducción del ingreso en las familias y el aumento de las deudas son sin duda quejas crecientes que están afectando la salud mental de la población. Sin desestimar estos efectos, parecería también que en ocasiones nuestros cerebros se enfocan mucho más en lo malo, lo negativo y lo catastrófico. Es común que la crítica destructiva, la atención incesante a las malas noticias de muertes y desastres, o a las calamidades que ocurren a las personas, sean los titulares de periódicos y noticieros en lugar de los logros y éxitos de la humanidad. A este sesgo de percepción se le ha llamado «efecto de la negatividad».
 Durante la situación de crisis provocada por las decisiones políticas tomadas durante la COVID se ha visto un incremento de la ideación suicida en un 43% de media con un pico en mayo de 2021 principalmente en menores de edad de un 573%. El aumento de las ideas de suicidio en este periodo está en relación con los problemas desadaptación, la soledad y la sobrecarga por tener que estar más tiempo en casa debido al confinamiento.
Durante la situación de crisis provocada por las decisiones políticas tomadas durante la COVID se ha visto un incremento de la ideación suicida en un 43% de media con un pico en mayo de 2021 principalmente en menores de edad de un 573%. El aumento de las ideas de suicidio en este periodo está en relación con los problemas desadaptación, la soledad y la sobrecarga por tener que estar más tiempo en casa debido al confinamiento.
Hay que considerar que el COVID-19 y sus medidas de aislamiento pudieron generar un aumento en la ideación y el suicidio consumado, así tenemos en un estudio de 5412 personas en EE. UU. se encontró que la idea de suicidio alcanzó una prevalencia de aproximadamente el 10% (Czeiler, y otros, 2020), En otra investigación de alrededor de 44.000 sujetos de estudio indica que alrededor el 18 % presentaban pensamientos suicidas e indica que el 5% indicaron haberse autolesionado desde que inicio el aislamiento (Lob, Steptoe, & Fancourt, 2020), estudios que concuerdan con una publicación aproximadamente de 10.000 adultos en donde el 15 % presentaban un alto riesgo de conductas suicidas (Fitzpatrick, Harris, & Drawve, 2020). Datos que concuerdan con otra investigación de aproximadamente 3.000 personas en las que la tasa de ideas de suicidio se elevó en un 10% (Fountoulakis, y otros, 2021)
Teniendo en cuenta a las personas diagnosticadas con algún trastorno mental, el suicidio y la medidas COVID-19, se hizo un estudio de 74 pacientes, en los cuales aproximadamente el 50% tuvo pensamientos suicidas, y 10 de los pacientes tuvieron intentos. Dentro de los diagnósticos más frecuentes se encontró la esquizofrenia en primer lugar, seguido de trastorno del ánimo y de trastornos de estrés y adaptación. (Jefsen, Rohde, Norremark, & Ostergaard, 2020)
Existen múltiples causas y factores que pueden llevar al pensamiento y conducta suicida, en un estudio de 69 personas fallecidas por suicidio se encontró que las principales causas fueron el temor a contraer COVID-19, los problemas económicos y los sentimientos de soledad (Dimple, Quadros, Juzer, & Mamum, 2020), en otras investigaciones se ha encontrado que pueden venir acompañados de otros trastornos psiquiátricos como trastornos del estado de ánimo, además en especial los trastornos de ansiedad, depresión, trastornos psicóticos y por consumo particularmente el alcohol (Mortier, y otros, 2021) (Jefsen, Rohde, Norremark, & Ostergaard, 2020) y teniendo en cuenta comorbilidades medicas el ser portador o estar infectado por COVID-19 puede exacerbar el pensamiento suicida hasta en el 50% de casos (Jefsen, Rohde, Norremark, & Ostergaard, 2020)
En una investigación de 2031 personas encuestadas se encontró que alrededor del 50% presentaron un trastorno de sueño y de estos cerca del 10% indicaban tener pensamientos de suicidio y que esta alteración del sueño se asoció con una mayor preocupación a contraer COVID-19 y pérdida del contacto social (Jeng, y otros, 2020), se encontró otra investigación de 56.000 personas con similares resultados (Shi, y otros, 2021), así mismo en otra publicación se encontró que la mala calidad de sueño aumenta la probabilidad de tener pensamientos suicidas en un 21% y se consideró que el trastorno de sueño pudo ser provocado por el aumento de tiempo de uso de medios electrónicos. (Wang, y otros, 2021)
En un estudio realizado en Japón se encontró que el suicidio fue más frecuente en el sexo femenino en especial en amas de casa (Tanaka & Okamoto, 2021), en otro estudio de 90.000 participantes indican que los adultos jóvenes y mujeres han sido más susceptibles a los cambios producidos por el aislamiento. (Sakamoto, Ishikane, Ghaznavi, & Ueda, 2021), datos que difieren por otra investigación en China de 65.000 participantes en donde la población más afectada fue la masculina (Shi, y otros, 2021)
En otra publicación de aproximadamente 5000 personas se encontró que la pérdida de ingresos económicos y de trabajo aumentaron la ideación suicida (Lueck, 2021), resultados que son confirmados por otro estudio de 56.000 participantes en donde las zonas de menos ingresos tenían mayor ideación suicida (Shi, y otros, 2021)
La prevalencia de intentos suicidio en la mayoría de los estudios alcanzó durante la pandemia un valor máximo de 18% y tuvo un comportamiento peculiar puesto que se observa una disminución en los primeros meses de aislamiento con un aumento significativo en la segunda ola de infección. Los trastornos más frecuentes que vinieron acompañados de suicidio fueron los trastornos del ánimo, trastornos psicóticos y por consumo de sustancias. Dentro de los factores de riesgo para el comportamiento e ideación suicida se encontró el déficit económico, la pérdida de empleo, comorbilidad médica o psiquiátrica en especial trastornos de sueño, el sexo femenino, estar soltero o divorciado y tener un antecedente de intento de suicidio previo.
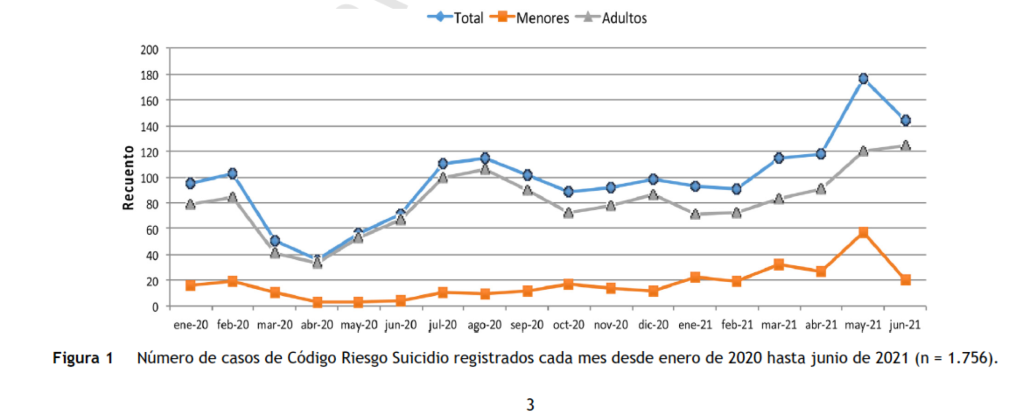
A nivel nacional, la Sociedad Española de Urgencias de Pediatría (SEUP) realizó un estudio multicéntrico en el que participaron 16 hospitales, para analizar la evolución de los trastornos de la salud mental, comparando el periodo prepandemia (marzo 2019-marzo 2020) con el periodo postpandemia (marzo 2020-marzo 2021). Globalmente, los diagnósticos relacionados con trastornos mentales en Urgencias Pediátricas aumentaron un 10%. En un análisis desglosado, los diagnósticos que más se incrementaron fueron: “intoxicación no accidental por fármacos” (122%), “suicidio/ intento de suicidio/ideación autolítica” (56%), “trastorno de conducta alimentaria (40%), “depresión” (19%) y “crisis de agresividad” (10%).
 Los intentos de suicidio entre jóvenes y niños aumentaron significativamente durante los estados de alarma. Esto es preocupante, pero también lo es el crecimiento de los ingresos por trastornos de conducta alimentaria, por ansiedad, etc. Este incremento de casos es solo la punta del iceberg de una situación de mucho sufrimiento que está afectando a nuestros niños y jóvenes.
Los intentos de suicidio entre jóvenes y niños aumentaron significativamente durante los estados de alarma. Esto es preocupante, pero también lo es el crecimiento de los ingresos por trastornos de conducta alimentaria, por ansiedad, etc. Este incremento de casos es solo la punta del iceberg de una situación de mucho sufrimiento que está afectando a nuestros niños y jóvenes.
Un año de confinamiento para un joven, por ejemplo de 15 años, es una parte muy importante de su vida. Se ha dejado a los niños sin escuela al principio de la denominada pandemia sin ninguna evidencia científica. Y no sabemos aún cuál será el impacto a largo plazo de todo este periodo.
La salud mental se ha convertido en el centro de todas las miradas. Los problemas de salud mental han saltado a la primera línea, tal y como ha evidenciado los datos recogidos por el Observatorio del Suicidio en España, que arroja el mayor número de muertes a nivel nacional por esta causa en términos absolutos desde que hay registros. No obstante, el momento actual también atisba una oportunidad única para alcanzar consensos entre los actores que configuran el tablero de la salud mental para lograr ‘pactos’ entre decisores, esfera política, profesionales y pacientes.
BIBLIOGRAFÍA
- Depresión y ansiedad en los tiempos de la pandemia de COVID-19. Humberto Nicolini
- COVID 19, depresión y suicidio en adultos. Una revisión bibliográfica. Md. Granda Vivanco Verónica Salomé.
- Salud mental en tiempos de pandemia para tiempos sin pandemia. Joan Carles March Cerdá.
- La salud mental en los niños y jóvenes: un reto tras la pandemia COVID. Paula Vázquez López.
- Informe del Suicidio en España (actualización 2022 ) Observatorio de Biopolítica.
